O echipă de oameni de știință de la mai multe centre de cercetare din Statele Unite, printre care Salk Institute for Biological Studies (California) și Penn State University (Pennsylvania), a reușit să recreeze în laborator neuronii unui pacient afectat de schizofrenie, în vederea studierii bazelor biologice ale acestei boli, dar și a testării eficacității antipsihoticelor.
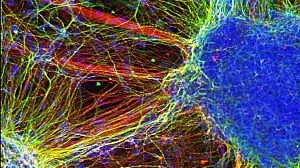
În studiul lor, publicat recent în revista Nature, neurobiologii au pornit de la probe de piele recoltate de la patru pacienți afectați de schizofrenie. Urmând tehnica dezvoltată de Shinya Yamanaka, primul cercetător care a creat iPSCs-urile, oamenii de știință au „întinerit” celulele adulte până la starea de stem pluripotente, „convingându-le” să se transforme în celule neuronale. În acest mod, pentru prima oară, ei au avut posibilitatea de a studia in vitro o copie cât se poate de fidelă a creierului unui bolnav de schizofrenie.
În urma testelor, a reieșit că, spre deosebire de celulele prelevate de la donatori sănătoși, cele ale pacienților dădeau dovadă de o conectivitate neuronală redusă, adică o capacitate mai scăzută a neuronilor de a transmite semnale și a comunica între ei.
O parte a studiului a fost dedicată și testării eficacității medicamentelor antipsihotice. Pe parcursul ultimelor trei săptămâni de diferențiere celulară, Kristen Brennand, cercetătoare la Salk Institute, a administrat neuronilor cultivați în vitro anumite medicamente prescrise în mod obișnuit de medici pentru această patologie. Dintre toate, singurul care și-a demonstrate eficiența, crescând abilitatea neuronilor de a comunica cu vecinii lor, a fost Loxapine, un antipsihotic care acționează asupra receptorilor dopaminei.
„Dispunem pentru prima oară de un model care ne permite să studiem felum cum acționează medicamentele antipsihotice asupra unor neuroni identici cu cei ai pacienților schizofrenici și să începem a corela efectele farmacologice cu simptomele”, a precizat Kristen Brennand.
Potrivit cercetătorilor, această nouă tehnică reprezintă un pas înainte către medicina personalizată. „Putem spune că este vorba despre un model specific fiecărui pacient, cu ajutorul căruia avem posibilitatea de a descoperi cum acționează un anumit tratament asupra unui anumit pacient, fără a-l supune direct terapiei medicamentoase și eliminând astfel efecte colaterale inutile”,a explicat Gong Chen, professor de Biologie la Universitatea Penn State.
Schizofrenia este o boală care afectează 1% din populație, la nivel mondial, și contrar părerii comune, are o puternică componentă ereditară (80%). Deși de ceva timp încoace, în urma unor studii post- mortem, cercetătorii au ajuns la concluzia că atât volumul creierului, cât și dimensiunile celulelor neuronale, dar și alte elemente din creierul schizofrenicilor diferă de cele ale oamenilor sănătoși, nici mecanismele moleculare aflate la baza maladiei și nici subtipurile celulare implicate în ea nu au fost deslușite în totalitate.
În opinia lui Fred Gage, profesor la Salk\’s Laboratory of Genetics, metoda pusă acum la punct permite izolarea disfuncțiilor biologice de contextul ambiental. „Timp de mulți ani, bolile psihice au fost considerate niște dereglări provocate strict de factori socio-ambientali. Se credea că o persoană se poate vindeca pur și simplu doar înfruntându-și problemele. Știm însă de multă vreme că nu este așa, iar acum identificăm în neuroni disfuncții biologice reale, care nu au nicio legătură cu mediul ambient”.
Sursa: La Repubblica


Revista “Ştiinţă şi Tehnică“, cea mai cunoscută şi longevivă publicaţie de popularizare a ştiintelor din România



















Leave a Reply